PANCREAS
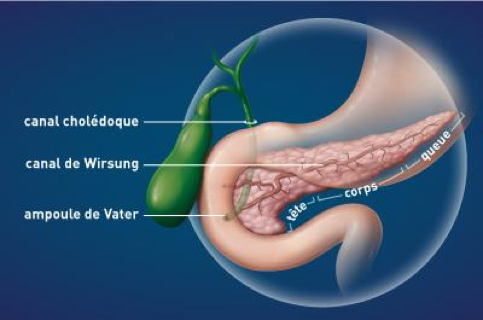
Le pancréas est un organe annexé au système digestif, situé en arrière de l’estomac, dans la partie centrale de l’abdomen. Il a deux rôles principaux: la sécrétion de liquide pancréatique nécessaire à la digestion, et la sécrétion d’hormones pour la régulation de la glycémie (taux de sucre dans le sang).
Plusieurs maladies peuvent affecter le pancréas : Inflammation, cancer , tumeurs bénignes. Le pancréas peut aussi être affecté par des calculs biliaire du fait de sa proximité avec la vésicule biliaire et le foie.
Certaines maladies du pancréas peuvent nécessiter une intervention chirurgicale.
Le cancer du pancréas :
Le cancer du pancréas est une maladie se développant à partir des cellules pancréatiques. plusieurs types de cancer peuvent exister. Le cancer du pancréas se développe au niveau d’une partie du pancréas pour grossir et se propager.
En l’absence de traitement, la tumeur va augmenter de taille et proliférer, pouvant provoquer plusieurs situations :
- au niveau local : jaunisse, occlusion intestinale
- au niveau de l’organisme en général : les cellules cancéreuses prolifèrent puis peuvent disséminer et se propager àd’autres organes(métastases).
Les facteurs augmentant le risque de survenue d’un cancer du pancréas sont :
- le tabac
- le surpoids et l’obésité
- antécédents familiaux de cancer pancréatique
- la pancréatite chronique
Les symptômes pouvant évoquer un cancer du pancréas sont:
- une jaunisse d’apparition progressive
- des douleurs abdominales
- une masse abdominale
- un amaigrissement et une altération de l’état général
Plusieurs examens seront réalisés selon le contexte :
- Prise de sang
- Scanner
- IRM
- Echo-Endoscopie
- TEP-scan
Plusieurs stratégies de traitement peuvent être proposées selon le stade de la maladie :
- une intervention chirurgicale
- une chimiothérapie avant chirurgie
- une chimiothérapie exclusive
- une radiothérapie +/- associée à une chimiothérapie
La stratégie de traitement est élaborée au cas par cas et validée en réunion de cancérologie digestive (RCP) où plusieurs spécialistes étudient en détail le dossier de chaque patient.
AUTRES PATHOLOGIES
AUTRES TUMEURS DU PANCRÉAS
Il existe des tumeurs bénignes du pancréas. Certaines doivent être surveillées ou opérées du fait d’un risque de dégénérescence en cancer. Il existe :
- les cystadénomes
- les TIPMP
- les tumeurs endocrines
- les pseudokystes
- ..
Selon différents critères, ces tumeurs doivent être surveillées ou opérées .
PANCRÉATITE AIGUË
Une pancréatite aiguë est une inflammation se manifestant par des douleurs abdominales et des modifications du taux de lipase dans le sang, une dûe à une « autodigestion » du pancréas.
Les deux causes principales sont l’alcool ou les calculs biliaires. D’autres causes peuvent exister plus rarement.
Le diagnostic est réalisé par prise de sang et par scanner.
Le traitement de toute pancréatite aiguë nécessite une hospitalisation car il s’agit d’une maladie potentiellement grave. Le patient va être mis à jeun, hydraté par perfusion.
En cas de complication, d’autres traitements peuvent être instaurées : ponction, chirurgie, antibiotiques…
En cas de pancréatite aiguë bénigne d’origine biliaire, l’ablation de la vésicule peut être réalisée pendant la même hospitalisation, en urgence.
PANCRÉATITE CHRONIQUE
Il s’agit d’une inflammation chronique du pancréas, avec formation de petites pierres (calcifications) dans l’organe qui vont obstruer les canaux du pancréas.
Cette maladie peut provoquer : des douleurs abdominales, un amaigrissement, un diabète, une diarrhée, des troubles de la digestion…
Le diagnostic est réalisé par scanner , IRM ou écho-endoscopie.
Les causes sont : alcool, troubles du calcium, maladie auto-immune, …
Dans certains cas évolués, une intervention chirurgicale peut être réalisée pour vider le pancréas de ses calcifications.
LES DIFFÉRENTES OPÉRATIONS
Les interventions chirurgicales sont appelées PANCRÉATECTOMIES. Leur but est de retirer la tumeur ou le kyste pancréatique tout en préservant la partie saine de l’organe.
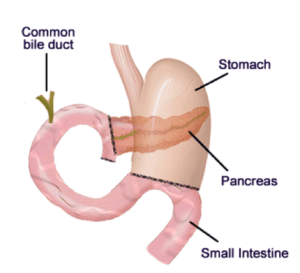
LA DPC (DUODENO-PANCREATECTOMIE CEPHALIQUE) :
Cette intervention qui consiste à retirer :
- la tête du pancréas (partie droite du pancréas)
- unepartie de l’estomac
- la vésicule biliaire et lecanal cholédoque
- le duodénum (première portion de l’intestin grêle)
- la veine porte dans certains cas
Une fois retiré, la reconstruction nécessite de réaliser plusieurs sutures sur le canal biliaire, le pancréas, l’intestin, l’estomac.
Caractéristiques de l’intervention :
- Chirurgie ouverte par une grande cicatrice
- Anesthésie générale
- Durée : environ 3 heures
Caractéristiques de la période postopératoire :
- Durée de soins intensifs : 1 semaine environ
- Durée d’hospitalisation : 2 semaines environ
- Durée de jeun postopératoire : 7 jours en moyenne
- Complications : 30 % environ
- Risque de décès : < 5%
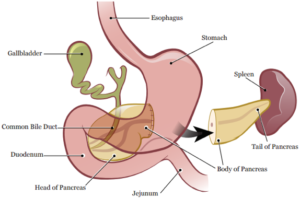
LA SPG (SPLENOPANCREATECTOMIE GAUCHE).
Il s’agit d’une intervention qui consiste à retirer :
- la queue du pancréas (partie gauche du pancréas)
- la rate
Caractéristiques de l’intervention :
- Chirurgie ouverte ou par coelioscopie (moins de douleurs, récupération plus rapide)
- Anesthésie générale
- Durée : environ 2heures
- Nécessité de réaliser des vaccins préopératoires
Caractéristiques de la période postopératoire :
- Durée de soins intensifs : 3 jours environ (scanner de contrôle au 7eme jour postopératoire)
- Durée d’hospitalisation : 10 jours environ
- Durée de jeun postopératoire : 3 jours en moyenne
- Complications : 30 % environ
- Risque de décès :< 4 %
LES AUTRES INTERVENTIONS :
Elles sont plus rarement réalisées : pancréatectomie centrale, énucléation, pancréatectomie totale, etc…
INTERVENTION CHIRURGICALE :
L’intervention dure plusieurs heures. Plusieurs cathéters seront installés : sonde urinaire, sonde nasogastrique, cathéter veineux central, drains abdominaux. Une fois retiré, le pancréas malade est envoyé en analyse.
PERIODE POSTOPERATOIRE :
Un séjour en soins intensifs de quelques jours est nécessaire.
Boissons et alimentation sont reprises progressivement, tout comme le lever et la marche.
Le patient sera suivi plusieurs fois par jour par le chirurgien, l’anesthésiste et l’équipe d’infirmières et d’aides-soignantes.
Un scanner de contrôle est réalisé au septième jour postopératoire, avant d’envisager le retrait des drains.
RETOUR À DOMICILE ET CONSIGNES POSTOPÉRATOIRES :
Vous serez autorisé à rentrer à domicile après validation par votre chirurgien. En quittant le service, nous vous remettrons:
- Papiers administratifs de sortie
- Compte-rendu d’hospitalisation et le compte-rendu opératoire
- Modalités d’un traitement antalgique et soins infirmiers
- Arrêt de travail
- Rendez-vous de consultation postopératoire et les consignes à suivre
CONSULTATION POSTOPÉRATOIRE :
La consultation postopératoire permet de s’assurer de l’absence d’anomalie suite à l’opération et vérifier la bonne cicatrisation des plaies.
L’analyse microscopique du pancréas vous sera aussi communiquée, ainsi que les éventuels traitements complémentaires à mettre en place.
SUITES OPÉRATOIRES
Elles peuvent se compliquer dans 30% des cas. Les pancréatectomies sont des interventions majeures.
La mortalité est inférieure à 5%.
Alimentation et transit intestinal :
Après l’opération, l’alimentation est habituellement fractionnée. Il n’y a pas de restriction particulière. Le médecin vous prescrira des compléments alimentaires car cette intervention entraîne un amaigrissement. Des enzymes pancréatiques pour faciliter la digestion vous seront aussi prescrites. Un accompagnement par une diététicienne est possible également.
RISQUES ET COMPLICATIONS POTENTIELLES :
Les risques sont de 30% environ, et dépendent de plusieurs facteurs: la maladie, et le patient (traitement par anticoagulants, corticoïdes, obésité). Certains risques sont communs à tout acte chirurgical: saignement, infection, plaie d’un organe (vessie, intestin, vaisseaux), conversion de la coelioscopie en chirurgie classique ouverte.
Les complications les plus fréquentes sont :
- Hémorragies
- Fistules pancréatiques : il s’agit d’un écoulement de liquide pancréatique dans la cavité abdominale, en dehors de la suture, responsable d’une infection.
- Fistules biliaires ou digestive : écoulement de bile ou de liquide digestif à travers les sutures réalisées.
- Diabète : peut apparaître secondairement après la chirurgie. Il nécessite de l’insuline en injection.
- Phlébite, embolie
Certaines de ces complications peuvent nécessiter une réintervention chirurgicale, endoscopique, ou radiologique.
PERIODE POSTOPERATOIRE :
Un séjour en soins intensifs de quelques jours est nécessaire.
Boissons et alimentation sont reprises progressivement, tout comme le lever et la marche.
Le patient sera suivi plusieurs fois par jour par le chirurgien, l’anesthésiste et l’équipe d’infirmières et d’aides-soignantes.
Un scanner de contrôle est réalisé au septième jour postopératoire, avant d’envisager le retrait des drains.
RETOUR À DOMICILE ET CONSIGNES POSTOPÉRATOIRES :
Vous serez autorisé à rentrer à domicile après validation par votre chirurgien. En quittant le service, nous vous remettrons:
- Papiers administratifs de sortie
- Compte-rendu d’hospitalisation et le compte-rendu opératoire
- Modalités d’un traitement antalgique et soins infirmiers
- Arrêt de travail
- Rendez-vous de consultation postopératoire et les consignes à suivre
CONSULTATION POSTOPÉRATOIRE :
La consultation postopératoire permet de s’assurer de l’absence d’anomalie suite à l’opération et vérifier la bonne cicatrisation des plaies.
L’analyse microscopique du pancréas vous sera aussi communiquée, ainsi que les éventuels traitements complémentaires à mettre en place.
SUITES OPÉRATOIRES
Elles peuvent se compliquer dans 30% des cas. Les pancréatectomies sont des interventions majeures.
La mortalité est inférieure à 5%.
Alimentation et transit intestinal :
Après l’opération, l’alimentation est habituellement fractionnée. Il n’y a pas de restriction particulière. Le médecin vous prescrira des compléments alimentaires car cette intervention entraîne un amaigrissement. Des enzymes pancréatiques pour faciliter la digestion vous seront aussi prescrites. Un accompagnement par une diététicienne est possible également.
RISQUES ET COMPLICATIONS POTENTIELLES :
Les risques sont de 30% environ, et dépendent de plusieurs facteurs: la maladie, et le patient (traitement par anticoagulants, corticoïdes, obésité). Certains risques sont communs à tout acte chirurgical: saignement, infection, plaie d’un organe (vessie, intestin, vaisseaux), conversion de la coelioscopie en chirurgie classique ouverte.
Les complications les plus fréquentes sont :
- Hémorragies
- Fistules pancréatiques : il s’agit d’un écoulement de liquide pancréatique dans la cavité abdominale, en dehors de la suture, responsable d’une infection.
- Fistules biliaires ou digestive : écoulement de bile ou de liquide digestif à travers les sutures réalisées.
- Diabète : peut apparaître secondairement après la chirurgie. Il nécessite de l’insuline en injection.
- Phlébite, embolie
Certaines de ces complications peuvent nécessiter une réintervention chirurgicale, endoscopique, ou radiologique.



