CANCER DE L'ESTOMAC
Définition de l'estomac
L’estomac fait suite à l’oesophage, il permet la digestion des aliments récemment ingérés. Il va mélanger les aliments et produire des sécrétions acides pour la digestion.
Le cancer gastrique
On dénombre environ 6000 nouveaux cas de cancer de l’estomac en France, par an. Il touche plus fréquemment les hommes que les femmes, âgés de plus de 65 ans en général.
Plusieurs types de cancers existent, dont le traitement est différent :
- L’adénocarcinome de l’estomac: 90% des cas. Son traitement détaillé vous sera expliqué après.
- GIST, ou tumeur stromale : le traitement repose sur la chirurgie,
- tumeur endocrine : le traitement repose sur la chirurgie,
- lymphome : le traitement repose sur la chimiothérapie
Les facteurs de risques qui augmentent le risque de survenue d’un cancer de l’estomac sont :
- tabac,
- infection chronique à Helicobacter pylori,
- alimentation très salée et fumée,
- gastrique chronique
- prédisposition familiale,
- obésité
Les symptômes possibles :
- douleurs abdominales
- vomissement
- perte de poids et amaigrissement, anémie
- fatigue
Diagnostic & bilan :
Les examens à réaliser sont :
- Une gastroscopie
- Un scanner
- Une prise de sang (bilan biologique)
Parfois, au cas par cas, d’autres examens pourront être réalisés : PET-scan, échographie cardiaque, coelioscopie exploratrice, etc.
Une fois ce bilan réalisé, la stratégie de traitement est décidée en réunion de cancérologie.
Le traitement :
Il dépend du bilan initial réalisé qui permet de classer le cancer en plusieurs stade :
- En cas de cancer superficiel précoce : un traitement endoscopique ou chirurgical sera réalisé.
- En cas de cancer localisé : la chirurgie est le traitement de référence.
- En cas de cancer avancé localement, une chimiothérapie est proposée, puis une chirurgie.
- En cas de cancer avec métastases, la chimiothérapie est le traitement de référence
Les différentes opérations
L’intervention est réalisée sous anesthésie générale. La chirurgie de l’estomac est réalisée soit par chirurgie ouverte, soit par coelioscopie (chirurgie mini-invasive à l’aide de caméra). Les avantages de cette technique mini-invasive sont multiples: diminution des douleurs, retour plus rapide aux activités quotidiennes…
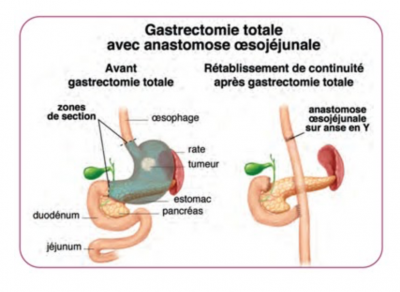
Gastrectomie totale
Sous anesthésie générale, intervention durant 2 à 3 h environ. L’opération consiste à retirer la totalité de l’estomac et les ganglions autour. Une fois l’exérèse réalisée, une suture entre l’oesophage et l’intestin et réalisée.
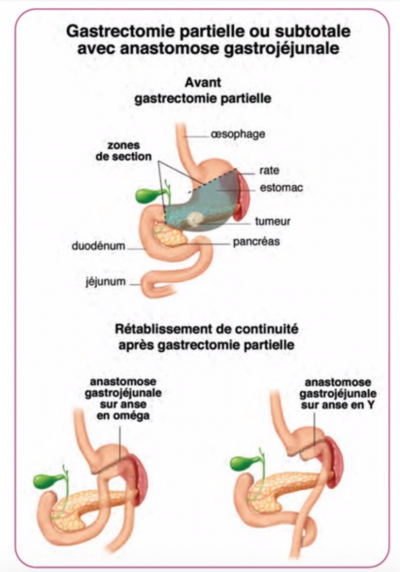
Gastrectomie subtotale inférieure
Sous anesthésie général, durant 2h environ. La moitié inférieure de l’estomac est retirée. Elle est réalisée en cas de cancer de la partie basse de l’estomac. Une fois l’exérèse réalisée, une suture entre l’estomac et l’intestin et réalisée.
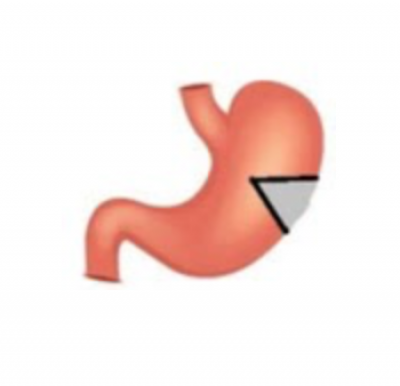
Gastrectomie partielle “wedge”
Il est également possible de réaliser d’autres types de gastrectomie, plus rarement, notamment en cas de GIST (tumeurs stromales). Il s’agit de gastrectomies partielles qui n’interrompent pas la continuité du tube digestif.
VOTRE PARCOURS DE SOINS :
VOTRE PARCOURS DE SOINS :
Consultation :
Après le diagnostic, vous serez adressé auprès d’un des chirurgiens de notre équipe et il vous sera expliqué la pathologie, et les différentes possibilités de traitement. L’ensemble de la stratégie de prise en charge est expliqué en détail : le principe, les risques et complications potentielles d’une intervention sont expliqués également.
Nous vous remettrons les ordonnances d’examens préopératoires éventuels à réaliser : prise de sang, consultation anesthésique, consultation cardiologique, échographie, scanner, IRM…
Avant l'intervention :
Afin de préparer au mieux l’intervention et diminuer le risque de complication postopératoire, une préparation doit être réalisée :
- Evaluation nutritionnelle et prescription de compléments nutritionnels
- Kinésithérapie et activité physique adaptée
- Arrêt du tabac et de l’alcool
- Consultation avec une infirmière spécialisée en RAAC
Hospitalisation :
Durant les premiers jours postopératoires, vous serez hospitalisé dans un service de soins intensifs. Au total, la durée d’hospitalisation est d’une quinzaine de jours. Il est impératif d’avoir apporté l’ensemble du dossier médical pour l’intervention.
L’intervention chirurgicale :
L’intervention dure quelques heures. Plusieurs cathéters seront installés pendant l’intervention : péridurale thoracique, sonde vésicale, drain thoracique, drain abdominal, sonde gastrique. Ces cathéters seront retirés progressivement dans la période postopératoire.
Période postopératoire :
La chirurgie actuelle est réalisée de façon à favoriser une récupération rapide après chirurgie (RAAC) : Le lever et la marche sont reprises progressivement dès le lendemain de l’intervention. Sonde urinaire et perfusion sont enlevés rapidement. Un scanner de contrôle sera réalisé dans les premiers jours postopératoires avant réalimentation progressive. Vous serez suivi plusieurs fois par jour par votre chirurgien, anesthésiste, diététicienne, kinésithérapeute et l’équipe d’infirmières et d’aides-soignantes.
Retour à domicile et consignes postopératoire :
Vous serez autorisé à quitter le service d’hospitalisation après validation par le chirurgien, en moyenne environ 15 jours après l’opération.
En quittant le service, l’infirmière transmettra au patient :
- Les documents administratifs de sortie,
- le compte-rendu d’hospitalisation et compte-rendu opératoire,
- l’ordonnance de médicaments et soins infirmiers,
- un arrêt de travail
- un bon de transport si nécessaire,
- un rendez-vous de consultation postopératoire et les consignes à suivre.
Consultation postopératoire :
La consultation postopératoire permet de s’assurer de l’absence d’anomalie suite à l’intervention et vérifier la bonne cicatrisation. L’analyse microscopique de l’oesophage sera aussi communiquée au patient et la conduite à tenir sur le plan oncologique (décision de la réunion de cancérologie).
SUITES OPÉRATOIRES :
La chirurgie de l’estomac est une intervention majeure. Des complications peuvent survenir dans environ 20% des cas.
Alimentation et transit intestinal après l’opération
Après l’opération, La réalimentation est très progressive et après vérification de l’absence de complication par scanner et radiographie. Elle est habituellement lisse et fractionnée (4 à 6 repas / jour), du fait de la réduction du volume de l’estomac.
Risques potentiels :
Les risques sont de 20% environ, et dépendent de plusieurs facteurs: la maladie, et le patient (traitement par aspirine, obésité, tabac, alcool, dénutrition, maladie pulmonaire…).
Certains risques sont communs à tout acte chirurgical abdominal: saignement ou infection, plaie d’un organe, conversion de la coelioscopie en chirurgie ouverte.
Après l’intervention, des complications précoces peuvent survenir :
- Fistule : absence de cicatrisation entre les deux parties suturées. Le risque est la survenue d’une infection dont le traitement nécessite une réintervention ou la pose d’une prothèse
- Infection pulmonaire, troubles respiratoires
- Hémorragie
- Troubles de la vidange de l’estomac
- Phlébite, embolie pulmonaire
Parfois, des complications à distance, plusieurs semaines après la chirurgie, peuvent survenir :
- difficultés alimentaires, dumping
- diarrhées
- dénutrition
Après l'opération :
Une fois l’intervention réalisée, une analyse microscopique de l’œsophage retiré est réalisée. Selon les résultats, une surveillance et un suivi sont proposés. Dans certains cas, un traitement complémentaire peut-être nécessaire (chimiothérapie).



